高血圧症について

「血圧高めと言われたら~」とテレビCMでも聞く今日この頃ですが、そもそも血圧とは何でしょうか。身近なものでいうとゴムホースの「水圧」に置き換えて考えてみると分かりやすいかもしれません。
ポンプ(心臓)のついたゴムホース(血管)から水が出ている時に(血流)、ホースの先端を指でつまむと水に勢いをつけることができます。この時、ホースの先端は指でつまむ事により内腔が固定され(動脈硬化)、狭くなることで(狭小化)、水圧が上昇するのです(血圧上昇)。
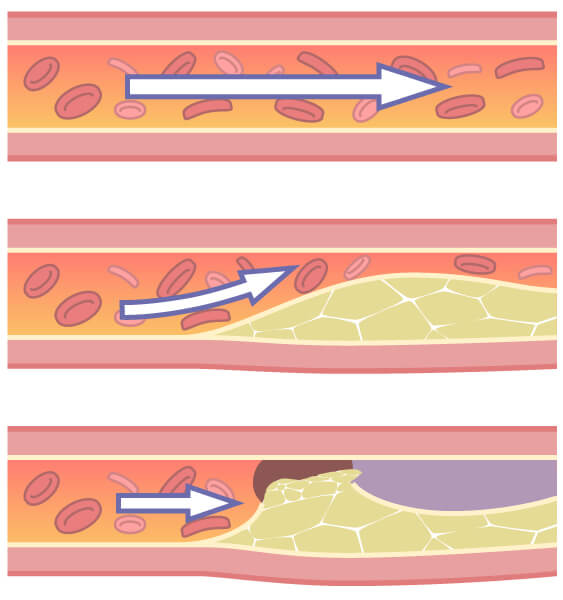
ではなぜ、高血圧を放って置けないのでしょうか。血圧が高い状態は、先程の例の様に、血管の中を勢いよく血流が流れている状態です。
そうすると血管の壁に負担が集中し、血管が一部脆(もろ)くなったり損傷したりを繰り返すうちに動脈が硬くなっていきます(動脈硬化)。また損傷した血管壁にはコレステロールや血栓などドロドロしたものが付着して(粥状アテローム)、内腔が狭くなっていきます。動脈硬化と血管の狭小化は、さらなる血圧上昇につながるため、悪循環が始まるのです。
血管は狭くなるだけでなく、詰まることもあります。血管が詰まってしまうと、そこから先には酸素や栄養を送れなくなってしまいます。このようなことが脳で起これば脳梗塞、心臓で起これば心筋梗塞に繋がります。血圧が高い状態は動脈瘤という「血管のこぶ」を作りやすく、脳にできた動脈瘤は脳出血の原因にもなります。
血圧の正常範囲

血圧は、収縮期血圧(心臓がちぢむ、もっとも血管に圧がかかる時)と拡張期血圧(心臓がひろがる、もっとも血管にかかる圧のさがる時)を測定します。血圧の適正範囲は年齢によっても異なりますが、収縮血圧が140(mmHg)、拡張期血圧が90mmHgを超えると高血圧となります。
病院や診察室の血圧は、家で測定する血圧よりも高めにでる人が多く、高血圧学会のガイドラインでも高血圧の診断には家庭血圧が採用されています。難しい場合は毎日でなくても良いのですが、定期的に測った血圧を血圧手帳に記録することは高血圧の診断や治療効果の確認にとても大事です。
最近は、血圧を記録するスマホアプリも多くありますので、ご自身にあった方法で、気負わず記録を続けられるものを選びましょう。
高血圧の分類
- 1)本態性高血圧
-
原因のわからない高血圧のことで、高血圧症のほとんどの方(90%)が、この本態性高血圧症になります。とはいうものの、血圧を上げる因子としては下にあげたものが関わっていることが明らかになっています。
- 肥満
- ストレス:緊張するとドキドキする事からもわかるように、ストレスは血管を収縮させるホルモンを放出します。
- 喫煙:血管が収縮し血圧があがります。また喫煙により動脈硬化も促進されることがわかっています。
- 塩分の摂りすぎ
- 2)二次性高血圧
-
血圧が上昇する特定の病気や原因が明らかになっている高血圧のことをいいます。(副腎腫瘍、腎動脈狭窄症、脳腫瘍など)
高血圧の治療
高血圧は生活習慣病のひとつで、食事療法と適度な運動が基本ですが、それでも血圧が高い場合には薬物療法が行われます。
-
- 食事療法は塩分制限が重要です。高血圧症の方は、一日の摂取量を6g以下にすることが推奨されています。日々の食事にどれだけの塩分が含まれているか確認してみましょう。
- 禁煙
- ダイエット:急激なダイエットは危険を伴うこともあるため、目標体重や目標体重までのダイエット期間などはご相談ください。
- 薬物療法:血圧を下げる薬には、Ca拮抗薬、ARB、ACE阻害薬、利尿剤など様々なお薬があります。単剤もしくは複数の薬を組み合わせることにより多方面からのアプローチで降圧を行います。
どこまで血圧を下げるほうが良いかは、患者さん個々によって変わってきます。
治療の目標とする値は、ご年齢や合併症によりしっかり下げたほうが良い場合、逆に下げすぎると他の病気の悪化や危険(有害事象)が起こる場合もがあり得ます。
当院では、患者さんの全身状態を把握し、適切な治療目標をご提示させて頂きます。高血圧症を放置されている方、検診で血圧がひっかかった方などお気軽にご相談ください。
文責
ほその内科おなかクリニック
院長 細野 智子
- 医学博士
- 日本消化器内視鏡学会専門医
- 日本消化器病学会専門医
- 日本消化管学会胃腸科専門医
- 日本がん治療認定医機構がん治療認定医
- 日本内科学会認定内科医
- 緩和ケア講習会修了
- 日本泌尿器科学会専門医(〜平成29年)